교육자료실
감마글루타밀전이효소(GGT) 상승으로 의뢰된 환자
| 카테고리 | 기타 간질환 / 그외 간질환 | 간행물 | 임상교육증례 |
|---|---|---|---|
| 발행년도 | 2022 | 조회수 / 등록일 | 3,622 / 2022-06-15 |
| 저자/소속 | 이정훈 / 대한간학회 교육위원 | ||
| 첨부파일 |
[강의록] 교육자료 6월_임상교육증례_GGT 상승으로 의뢰된 환자.pdf (다운 : 788)
|
||
 |
|||||||||||||||||||||||||||||||||
|
56세 여자가 국가건강검진에서 감마글루타밀전이효소(GGT)의 상승이 보여 소화기내과에 의뢰되어 왔습니다. 국가건강검진에서 시행한 혈액 검사 결과는 다음과 같았습니다. B형간염이나 C형간염은 앓은 적이 없고, 술은 전혀 마시지 않는다고 합니다. 환자의 키는 154 cm, 몸무게는 48 kg (체질량지수: 20.2 kg/m2)입니다.
Aspartate aminotransferase (AST) 23 U/L (정상범위: 0–40)
Alanine aminotransferase (ALT) 25 U/L (정상범위: 0–40) Gamma-glutamyl transpeptidase (GGT) 325 U/L (정상범위: 11–63) 내원하여 추가로 시행한 간기능 검사 결과는 아래와 같습니다.
Quiz 1. 다음으로 진행해야 할 검사는?
증례 해설 우리나라 국가건강검진에서는 간기능 검사 가운데에서는 AST, ALT, GGT가 검사됩니다. 임상적으로 GGT의 상승을 가장 흔하게 볼 수 있는 경우는 알코올성 간질환과 비알코올성 지방간이 있습니다. 하지만 이러한 이유만으로 ALP까지 동반하여 상승하는 경우는 흔하지 않습니다. 그런데 이 환자는 ALP와 GGT가 동반으로 상승한 간기능 검사의 이상을 보이고 있습니다. 이렇게 ALP와 GGT가 동반 상승되어 있을 때 생각해야 할 것은, biliary tract disease (biliary stone, stricture, bile duct neoplasm, primary biliary cholangitis [PBC], primary sclerosing cholangitis, graft-versus-host disease 등)와 infiltrative liver disease (multiple hepatic metastasis, hepatic abscess, hepatic tuberculosis, CMV hepatitis, glycogen storage disease, amyloidosis 등), rifampin이나 quinolone 등에 의한 cholestatic pattern의 drug-induced liver injury (DILI) 등이 있겠습니다. 계통적 문진을 통해 상복부 통증, 발열 여부 등을 물어 acute cholangitis, acute cholecystitis, hepatic abscess, hepatic tuberculosis 등의 가능성을 따져볼 수 있겠고, 과거력을 물어 최근에 골수이식이나 항암치료 등을 받은 적이 있는지를 확인하면 GVHD의 가능성 및 hepatic metastasis 등의 가능성도 가늠해 볼 수 있겠습니다. 약제나 건강 식품 복용력을 물어서 DILI의 가능성도 생각해야겠습니다. 신체검진에서 Murphy’s sign이나 우상복부의 압통 여부 등을 확인하여 acute cholecystitis나 cholangitis 등 빠른 중재적 치료가 필요한 경우를 감별하는 것은 매우 중요하겠습니다. 영상 검사를 통해서는 biliary stone 및 acute cholecystitis, primary sclerosing cholangitis, liver tumor, infiltrative liver disease를 감별해볼 수 있겠습니다. 일반적으로 extrahepatic biliary obstruction의 감별하기 위하여 처음 시행하는 검사는 복부 초음파이지만, hepatic tuberculosis나 CMV hepatitis 등 diffuse infiltrative disease의 감별에는 조영제를 사용한 dynamic liver CT가 더 도움이 될 수 있습니다. 한편 PBC의 가능성을 고려하여 anti-mitochondrial antibody (AMA)를 검사하는 것이 필요합니다. 문진과 신체검진, 영상학적 검사, 혈액검사의 결과는 아래와 같습니다.
< 문진 > 상복부 통증, 발열 등 증상은 전혀 없다. 복용한 약제나 건강식품, 한약은 없다. 결핵이나 암을 진단받은 적 없다. < 신체검진 > RUQ tenderness (-) Murphy sign (-) < Liver dynamic CT > Normal liver contour and texture. No evidence of fatty liver No focal lesion in liver. No thrombus in portal vein. No biliary dilatation. Normal gall bladder: no evidence of wall thickening < 혈액검사 > AMA: negative
Quiz 2. 이 환자에게 해야 할 추가의 검사는?
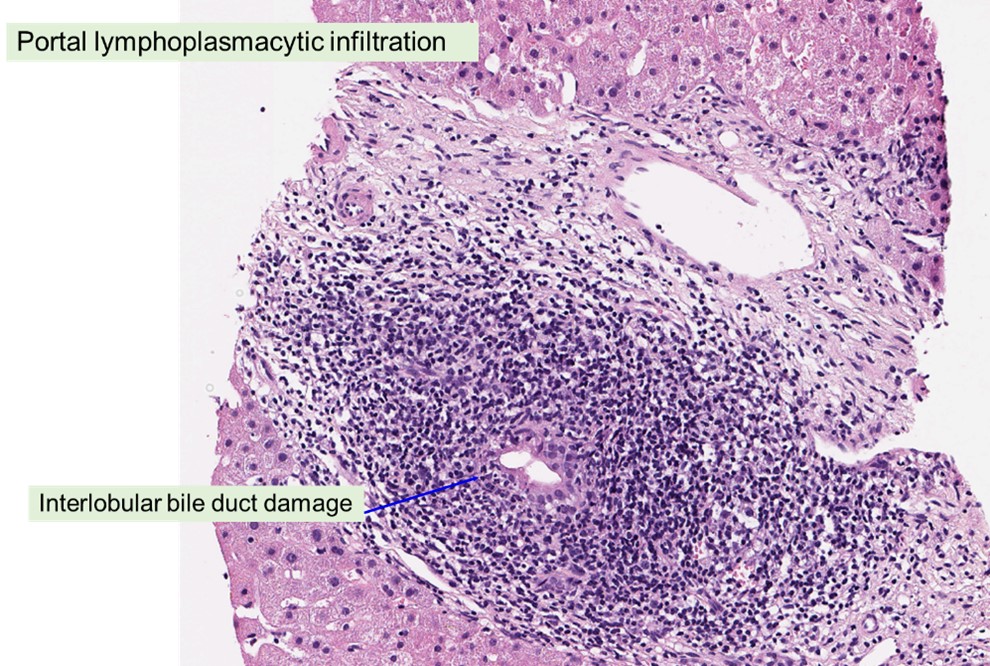
증례 해설 이 환자에서 나온 검사 결과로 위에서 언급했던 대부분의 질환이 배제될 수 있습니다. 반면 전체 PBC 중 약 5%–10%에서는 AMA가 음성인 AMA-negative PBC이기 때문에 AMA 음성이라 할지라도 배제가 불가능합니다. PBC의 진단은 1) cholestatic pattern의 간기능 이상, 2) AMA 양성, 3) 조직검사에서 bile ductule의 소실 등 특징적 소견 중 두 가지 이상을 만족할 때 진단을 할 수가 있습니다. 이 환자에서는 AMA가 음성이지만, 전형적 cholestatic pattern의 간기능 이상을 보이고 있고 다른 질환들의 증거가 낮은 상황으로 조직검사를 통해 PBC를 진단 혹은 배제할 수가 있습니다. 또한 조직검사는 amyloidosis, CMV hepatitis, hepatic tuberculosis 등 다른 diffuse infiltrative disease의 진단 혹은 배제를 위해서도 필요합니다. 물론 이 환자는 임상적으로 CMV hepatitis의 가능성은 낮습니다. ANCA는 PSC와 연관성이 밝혀져 있지만, 이 환자는 bile duct의 dilatation이 보이지 않고 있다는 점에서 PSC를 우선적으로 생각하기는 어려운 상황입니다. PSC의 감별을 위해서 MRCP나 ERCP를 통해서 biliary tree의 구조를 다시 확인하는 것은 가능할 수 있겠습니다. IGRA 는 결핵의 가능성을 확인하기 위한 것이지만, liver CT에서 간 안에 특별한 병변이 보이지 않는다는 점에서 hepatic tuberculosis의 가능성이 높지 않습니다. 대장내시경 검사는 간 내에 multiple hepatic metastasis가 있을 경우 primary site를 찾기 위해 해볼 수 있겠지만 현재 우선적으로 시행해야 할 검사는 아닙니다. 이 환자의 간조직 검사 결과는 아래와 같습니다.
< 간조직 검사 (슬라이드제공: 서울대학교병원 병리과 김혜령 교수) > Portal lymphoplasmacytic infiltration Interlobular bile duct damage
Quiz 3. 치료는?
증례 해설 이 환자는 cholestatic LFT abnormality와 더불어 PBC에 합당한 간조직검사 결과를 보이고 있어서 AMA-negative PBC로 진단할 수 있습니다. PBC의 치료는, 13-15 mg/kg/day의 UDCA를 투여하는 것입니다. 일부에서 UDCA 만으로는 간기능이 완전히 개선되지 않는 경우가 있고 이러한 경우 obeticholic acid나 fibrates가 도움이 되는 것으로 밝혀져 있으나, 첫 치료는 UDCA로 시작하는 것입니다. 적절한 용량의 UDCA를 사용하면 PBC의 병리학적 진행을 늦출 수 있을 뿐만 아니라 생존 기간도 연장할 수 있습니다.
참고자료
Key message |
|||||||||||||||||||||||||||||||||
|

 INTRO
INTRO 로그인
로그인 회원가입안내
회원가입안내